شانه، مفصلی پیچیده و حیاتی در بدن انسان به شمار میرود که نقش کلیدی در انجام طیف وسیعی از حرکات روزمره ایفا میکند. این مفصل، به واسطه ساختار منحصربهفرد خود، از دامنه حرکتی گستردهای برخوردار است، اما همین ویژگی، آن را در معرض آسیبهای گوناگون نیز قرار میدهد. در میان این آسیبها، آسیب عصبی شانه، به دلیل تأثیر مستقیم بر عملکرد عضلات و حس ناحیه فوقانی اندام، از اهمیت ویژهای برخوردار است. در این مقاله از سایت دکتر حوصله ، به بررسی دقیق آسیب عصبی شانه، علائم، علل و مکانیسمهای بروز آن میپردازیم.
فهرست محتوا
Toggleآسیب عصبی شانه چیست؟
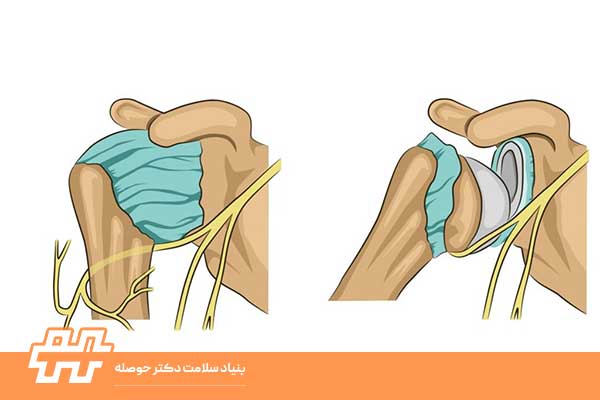
آسیب عصبی شانه، اختلالی است که در آن، عملکرد یک یا چند عصب در ناحیه شانه مختل میشود. این اختلال، معمولاً ناشی از فشار، کشش بیش از حد، یا پارگی در عصب است و میتواند منجر به اختلال در انتقال پیامهای عصبی به عضلات و پوست ناحیه شانه و بازو شود. به طور مشخص، اعصابی که از شبکه عصبی بازویی منشأ میگیرند و عضلات شانه و بازو را عصبدهی میکنند، مستعد آسیبدیدگی هستند.
در این میان، اعصابی مانند عصب فوق کتفی (Suprascapular nerve)، عصب زیربغلی (Axillary nerve) و شاخههایی از عصب عضلانی پوستی (Musculocutaneous nerve) نقش حیاتی در کنترل حرکت و حس در ناحیه شانه ایفا میکنند و آسیب به هر یک از این اعصاب میتواند منجر به عوارض خاص خود شود.
پیامد اصلی آسیب عصبی، اختلال در عملکرد عضلاتی است که توسط عصب آسیبدیده عصبدهی میشوند. این اختلال، بهصورت ضعف عضلانی، فلج جزئی یا کامل و یا آتروفی (تحلیلرفتن) عضلات ظاهر میشود. علاوه بر این، آسیب عصبی میتواند منجر به اختلالات حسی نیز شود. این اختلالات، بهصورت کاهش حس (Hypoesthesia)، بیحسی (Anesthesia)، یا احساس گزگز و سوزنسوزنشدن (Paresthesia) در ناحیه تحت عصبدهی عصب آسیبدیده بروز میکند. شدت و نوع علائم، بستگی بهشدت آسیب، محل آسیب و نوع عصب درگیر دارد.
علائم آسیب عصبی شانه
علائم آسیب عصبی شانه، بسته بهشدت آسیب، محل آسیب، و عصب یا اعصاب درگیر، میتواند بسیار متنوع باشد. بااینحال، برخی از علائم شایعتر هستند و میتوانند به تشخیص اولیه کمک کنند که در ادامه به آنها اشاره خواهیم کرد.
ضعف عضلانی
یکی از شایعترین علائم آسیب عصبی شانه، ضعف در عضلات شانه و بازو است. این ضعف، میتواند بهصورت دشواری در بالابردن بازو، چرخاندن شانه، یا انجام حرکات قدرتی با دست ظاهر شود. بسته به اینکه کدام عصب آسیبدیده است، ضعف ممکن است در عضلات خاصی بیشتر مشهود باشد. بهعنوانمثال، آسیب به عصب فوق کتفی، میتواند منجر به ضعف در عضلات فوق خاری و تحت خاری شود که این امر میتواند منجر بهدشواری در چرخاندن بازو به سمت خارج شود.
افتادگی شانه
در موارد شدید آسیب عصبی، ممکن است عضلات شانه به طور کامل فلج شوند. این امر، منجر به افتادگی شانه میشود، به این معنی که شانه به سمت پایین و جلو میافتد. افتادگی شانه، میتواند سبب محدودیت حرکتی قابلتوجهی شود و انجام فعالیتهای روزمره را دشوار سازد.
کاهش حس یا گزگز در بازو
آسیب به اعصاب حسی در شانه، باعث اختلال در انتقال پیامهای حسی از بازو به مغز میشود. این اختلال میتواند به شکلهای مختلفی بروز کند. بیحسی کامل نشاندهندة قطع کامل انتقال پیامهای عصبی در ناحیه تحت عصبدهی عصب آسیبدیده است. در این حالت، فرد قادر به تشخیص هیچگونه لمس، فشار، حرارت یا درد در آن ناحیه نخواهد بود.
کاهش توانایی تشخیص لمس، نشاندهندة آسیب نسبی به عصب است که باعث کاهش حساسیت به تحریکات لمسی میشود. فرد ممکن است لمسهای خفیف را احساس نکند یا برای تشخیص لمسهای قویتر نیاز به تحریک شدیدتری داشته باشد. احساس سوزنسوزنشدن (پارستزی)، پدیدهای است که به دلیل تحریک غیرطبیعی اعصاب آسیبدیده ایجاد میشود. این احساس، معمولاً بهصورت موقت و غیرقابلپیشبینی ظاهر میشود و میتواند بسیار آزاردهنده باشد.
درد تیرکشنده
درد، یکی از شایعترین و ناتوانکنندهترین علائم آسیب عصبی شانه است. این درد، معمولاً بهصورت تیز و تیرکشنده توصیف میشود و میتواند در امتداد عصب آسیبدیده منتشر شود. شدت درد میتواند متفاوت باشد. این درد اغلب با حرکتدادن شانه یا بازو تشدید میشود، زیرا حرکت میتواند فشار بیشتری بر عصب آسیبدیده وارد کند و یا باعث کشیدگی آن شود.
منشأ درد عصبی (نوروپاتیک) با درد ناشی از آسیب بافتی (نوسیسپتیو) متفاوت است. درد عصبی، ناشی از آسیب یا اختلال در عملکرد خود اعصاب است. مکانیسمهای متعددی در ایجاد درد عصبی نقش دارند، از جمله:
- حساسسازی مرکزی (Central Sensitization): آسیب عصبی میتواند منجر به تغییراتی در سیستم عصبی مرکزی (مغز و نخاع) شود که باعث افزایش حساسیت به درد میشود. در این حالت، محرکهایی که معمولاً دردناک نیستند، میتوانند باعث ایجاد درد شوند.
- تولید خودبهخود پیامهای عصبی (Ectopic Discharges): اعصاب آسیبدیده ممکن است به طور خودبهخود پیامهای عصبی تولید کنند، حتی در غیاب هرگونه تحریک خارجی. این پیامها، توسط مغز بهعنوان درد تفسیر میشوند.
- تغییر در کانالهای یونی: آسیب عصبی موجب تغییراتی در کانالهای یونی در غشای سلولهای عصبی میشود. این تغییرات میتواند باعث افزایش تحریکپذیری اعصاب و افزایش احتمال ایجاد پیامهای درد شود.
آتروفی عضلات درگیر
در موارد مزمن آسیب عصبی، ممکن است عضلاتی که توسط عصب آسیبدیده عصبدهی میشوند، دچار آتروفی (تحلیلرفتن) شوند. این پدیده، نتیجه مستقیم عدم تحریک عضلات توسط عصب است. اعصاب، نقش حیاتی در حفظ حجم و قدرت عضلات دارند. تحریک عصبی مداوم، برای حفظ ساختار و عملکرد طبیعی عضلات ضروری است. هنگامی که عصب آسیب میبیند و قادر به ارسال پیامهای عصبی به عضله نیست، عضله بهتدریج تحلیل میرود.
آتروفی عضلانی، با کاهش حجم عضلات، ضعف بیشتر و کاهش دامنه حرکتی همراه است. کاهش حجم عضلات، بهوضوح قابلمشاهده است و میتواند باعث تغییر شکل ظاهری ناحیه آسیبدیده شود. ضعف عضلانی، انجام فعالیتهای روزمره را دشوار میکند و به ناتوانی حرکتی خواهد شد.
علتهای آسیب عصبی شانه
آسیب عصبی شانه، میتواند ناشی از عوامل مختلفی باشد که بهطورکلی میتوان آنها را به سه دسته اصلی تقسیم کرد که در ادامه به بررسی هر یک خواهیم پرداخت.
- آسیبهای تروماتیک
آسیبهای تروماتیک، مانند دررفتگی شانه، شکستگی استخوانهای شانه، یا ضربه مستقیم به شانه، میتوانند باعث آسیب عصبی شوند. دررفتگی شانه از جمله دررفتگی قدامی شانه، سبب کشیدگی یا پارگی اعصاب شبکه عصبی بازویی میشود. شکستگی استخوانهای شانه، مانند شکستگی ترقوه یا شکستگی گردن استخوان بازو، نیز میتواند باعث آسیب مستقیم به اعصاب شود. ضربه مستقیم به شانه، مانند ضربه ناشی از تصادف رانندگی یا افتادن، میتواند باعث لهشدن یا پارگی اعصاب گردد.
- فشردگی عصبی
فشردگی عصبی، زمانی رخ میدهد که یک عصب در اثر فشار از سوی بافتهای اطراف خود تحتفشار قرار میگیرد. این فشار، میتواند ناشی از عوامل مختلفی از جمله تورم بافتها، تومورها، یا تغییرات ساختاری در ناحیه شانه باشد. بهعنوانمثال، سندرم خروجی قفسه سینه (Thoracic Outlet Syndrome)، یک بیماری است که در آن اعصاب و عروق خونی در ناحیه بین ترقوه و دنده اول تحتفشار قرار میگیرند. این فشار، باعث آسیب عصبی و علائمی مانند ضعف، بیحسی و گزگز در بازو و دست خواهد شد.
- آسیبهای ناشی از فعالیتهای تکراری
فعالیتهای تکراری که نیاز به حرکات مکرر شانه دارند، مانند پرتابکردن توپ، نقاشیکردن، یا تایپکردن طولانیمدت، میتوانند باعث آسیب عصبی شوند. این فعالیتها، موجب کشیدگی بیش از حد اعصاب، التهاب بافتهای اطراف اعصاب یا فشردگی عصبی میشوند. بهعنوانمثال، ورزشکارانی که در ورزشهای پرتابی شرکت میکنند، مانند بازیکنان بیسبال یا والیبال، در معرض خطر بیشتری برای آسیب به عصب فوق کتفی هستند.
علاوه بر این عوامل، برخی از بیماریهای زمینهای نیز میتوانند خطر آسیب عصبی شانه را افزایش دهند. این بیماریها، شامل دیابت، بیماریهای خودایمنی، و اختلالات عصبی – عضلانی هستند. دیابت، باعث آسیب به اعصاب محیطی شده که این امر میتواند اعصاب شانه را آسیبپذیرتر کند. بیماریهای خودایمنی، مانند آرتریت روماتوئید، نیز از جمله مواردی هستند که التهاب در ناحیه شانه را تشدید خواهند کرد. این موضوع هم منجر به فشردگی عصبی میشود. ضمن این که اختلالات عصبی – عضلانی، مانند دیستروفی عضلانی، میتوانند باعث ضعف عضلات شانه شوند که خطر آسیب عصبی را افزایش میدهد.
مشاوره و ارزیابی رایگان
برای اینکه بتونیم بهتر باهم در ارتباط باشیم شماره تماست رو وارد کن.
راههای تشخیص آسیب عصبی شانه
تشخیص صحیح آسیب عصبی شانه نیاز به یک برنامه دقیق دارد که شامل جمعآوری شرححال دقیق، معاینه عصبی کامل، انجام تستهای حسی و حرکتی اختصاصی و در صورت لزوم، استفاده از روشهای تصویربرداری و الکترودیاگنوز است.
شرححال دقیق
اولین گام در تشخیص آسیب عصبی شانه، جمعآوری شرححال کامل از فرد است. این شرححال باید شامل اطلاعاتی در مورد نحوه شروع علائم (تدریجی یا ناگهانی)، محل دقیق علائم (بهعنوانمثال، درد، بیحسی، ضعف)، نوع علائم (بهعنوانمثال، سوزش، گزگز، احساس سنگینی)، عواملی که علائم را تشدید یا تخفیف میدهند و سابقه هرگونه آسیب قبلی، جراحی یا بیماریهای زمینهای باشد. همچنین، توجه به نوع فعالیتهایی که فرد انجام میدهد (ورزشی، شغلی، تفریحی) و میزان تکرار و شدت این فعالیتها، میتواند سرنخهای ارزشمندی را در مورد علت احتمالی آسیب عصبی ارائه دهد.
معاینه عصبی
معاینه عصبی، بخش حیاتی دیگری از فرایند تشخیص آسیب عصبی شانه به شمار میرود. در این معاینه، متخصص به ارزیابی دقیق عملکرد حسی و حرکتی شانه و اندام فوقانی میپردازد. ارزیابی حسی شامل بررسی حس لامسه، حس درد، حس دما و حس موقعیت مفصل در نواحی مختلف شانه و اندام فوقانی است. ارزیابی حرکتی شامل بررسی قدرت عضلات مختلف شانه، بازو و ساعد است. متخصص باید به دنبال هرگونه ضعف، آتروفی (تحلیلرفتن عضلات)، یا عدم تقارن در قدرت عضلات باشد. همچنین، بررسی رفلکسهای تاندونی (بهعنوانمثال، رفلکس دوسر بازویی، رفلکس سهسر بازویی) و ارزیابی دامنه حرکتی شانه، از اجزای مهم معاینه عصبی هستند.
تستهای حسی و حرکتی
علاوه بر معاینه عصبی عمومی، انجام تستهای حسی و حرکتی اختصاصی، میتواند به شناسایی عصب یا اعصاب خاصی که درگیر شدهاند کمک کند. بهعنوانمثال، تستهای خاصی برای ارزیابی عملکرد عصب آگزیلاری (که عصبدهی عضلات دلتوئید و ترس مینور را بر عهده دارد) و عصب سوپرااسکاپولار (که عصبدهی عضلات سوپرااسپیناتوس و اینفرااسپیناتوس را بر عهده دارد) وجود دارند. این تستها شامل ارزیابی قدرت عضلات مربوطه در برابر مقاومت و بررسی حس در نواحی خاصی از پوست که توسط این اعصاب عصبدهی میشوند، است.
نوار عصب – عضله (EMG) و MRI
در برخی موارد، برای تأیید تشخیص و تعیین شدت آسیب عصبی، ممکن است نیاز به انجام نوار عصب – عضله (EMG) یا MRI باشد. نوار عصب – عضله یک روش تشخیصی است که فعالیت الکتریکی عضلات و اعصاب را اندازهگیری میکند. این روش میتواند به شناسایی آسیبهای عصبی، تعیین محل آسیب، و ارزیابی میزان آسیب کمک کند. MRI یک روش تصویربرداری است که از امواج مغناطیسی برای ایجاد تصاویر دقیق از ساختارهای داخلی بدن استفاده میکند. MRI میتواند برای ارزیابی مسیر عصبی و شناسایی هرگونه فشردگی، التهاب، یا آسیب دیگری که ممکن است بر عصب تأثیر بگذارد استفاده شود.
حرکات ورزشی برای بهبود آسیب عصبی شانه
پس از تشخیص آسیب عصبی شانه، رویکرد توانبخشی تخصصی برای بازیابی عملکرد عصبی – عضلانی ضروری است. این رویکرد اغلب شامل تمرینات هدفمند، تکنیکهای دستی، و سایر روشهای درمانی است که توسط متخصصان ارائه میشود.
انواع آسیب عصبی شانه
آسیبهای عصبی شانه میتوانند بر اساس عصب آسیبدیده دستهبندی شوند. شایعترین اعصابی که در شانه آسیب میبینند عبارتاند از عصب آگزیلاری، عصب سوپرااسکاپولار و عصب لونگ توراسیک. هر یک از این آسیبها علائم حرکتی، حسی و نوع ناتوانی خاص خود را ایجاد میکنند که در ادامه به معرفی آنها میپردازیم.
- آسیب عصب آگزیلاری: این عصب، عضلات دلتوئید و ترس مینور را عصبدهی میکند. آسیب به این عصب میتواند منجر به ضعف در ابداکشن (دورکردن بازو از بدن) و اکسترنال روتیشن (چرخش خارجی) شانه شود. همچنین، ممکن است بیحسی یا گزگز در ناحیه خارجی بازو رخ دهد.
- آسیب عصب سوپرااسکاپولار: این عصب، عضلات سوپرااسپیناتوس و اینفرااسپیناتوس را عصبدهی میکند. آسیب به این عصب میتواند منجر به ضعف در ابداکشن و اکسترنال روتیشن شانه شود. این آسیب اغلب در ورزشکارانی که فعالیتهای بالای سر مکرر انجام میدهند، مانند والیبالیستها و تنیسبازان، دیده میشود.
- آسیب عصب لونگ توراسیک: این عصب، عضله سراتوس انتریور را عصبدهی میکند. آسیب به این عصب منجر به “وینگینگ” اسکاپولا (بیرونزدگی تیغه شانه از پشت) میشود. این وضعیت باعث ضعف در بالابردن بازو و مشکل در انجام فعالیتهایی مانند هلدادن یا مشتزدن میگردد.
راههای پیشگیری از آسیب عصبی شانه
پیشگیری از آسیب عصبی شانه، رویکردی فعالانه است که شامل انجام تمرینات کنترل عصبی – عضلانی، پرهیز از حرکات شدید و ناگهانی، رعایت اصول ایمنی در ورزش و کار و محافظت مناسب از شانه در برابر ضربه است.
انجام تمرینات کنترل عصبی – عضلانی
تمرینات کنترل عصبی – عضلانی به بهبود هماهنگی بین سیستم عصبی و عضلات کمک میکنند. این تمرینات شامل فعالیتهایی است که تعادل، proprioception (حس موقعیت مفصل)، و زمانبندی عضلات را بهبود میبخشند. انجام منظم این تمرینات میتواند به کاهش خطر آسیب عصبی شانه کمک کند.
پرهیز از حرکات شدید و ناگهانی
حرکات شدید و ناگهانی میتوانند فشار زیادی بر اعصاب و عضلات شانه وارد کنند. اجتناب از این حرکات، در فعالیتهایی که نیاز به حرکات بالای سر دارند، میتواند به پیشگیری از آسیب عصبی کمک کند.
رعایت اصول ایمنی در ورزش و کار
رعایت اصول ایمنی در ورزش و کار، از جمله استفاده از تجهیزات حفاظتی مناسب، گرمکردن کافی قبل از فعالیت و سردکردن بعد از فعالیت، به کاهش خطر آسیب عصبی کمک خواهد نمود.
محافظت مناسب از شانه در برابر ضربه
ضربه مستقیم به شانه باعث آسیب عصبی میشود. استفاده از محافظ شانه در ورزشهایی که خطر ضربه وجود دارد، میتواند به محافظت از اعصاب شانه کمک کند.
نتیجهگیری
آسیبهای عصبی شانه، اختلالاتی جدی هستند که میتوانند عملکرد حرکتی و حسی این ناحیه مهم بدن را مختل سازند. شناسایی زودهنگام این آسیبها، نقش کلیدی در پیشگیری از عوارض بلندمدت دارد. ارزیابی دقیق و توانبخشی تخصصی، با تأکید بر تمرینات هدفمند، برای بازگرداندن عملکرد عصبی – عضلانی ضروری است. با رعایت راهکارهای پیشگیرانه، از جمله انجام تمرینات کنترل عصبی – عضلانی، پرهیز از حرکات شدید و ناگهانی و رعایت اصول ایمنی در ورزش و کار، میتوان خطر آسیب عصبی شانه را به طور قابلتوجهی کاهش داد. در نهایت، همکاری نزدیک بین متخصصان و افراد در معرض خطر، برای مدیریت مؤثر این آسیبها و حفظ سلامت شانه ضروری است.در صورت تمایل باقی مقالات در این حوزه را هم مطالعه بفرمایید.

تایید شده توسط دکتر علی حوصله
محتوای این مقاله صرفا برای آگاه سازی شما عزیزان است. قبل از هرگونه اقدام، جهت درمان از پزشک مشاوره بگیرید